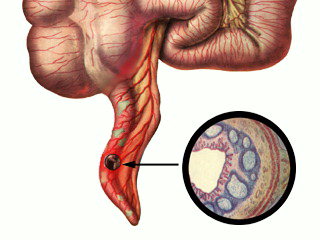
Под флегмонозным аппендицитом в острой форме принято понимать интенсивно развивающееся воспаление червеобразного придатка, которое поражает серозный слой. Процесс сопровождается сильным и быстрым нагноением органа без деструкции. Апогей заболевания настигает за короткое время, исчисляемое часами. Из-за высокой интенсивности воспаления стенки аппендикса расплавляются от гноя, но целостность органа сохраняется. Диагностировать острый флегмонозный аппендицит можно разными способами, в т. ч. во время операции.
Клиническая картина
Флегмонозная стадия аппендицита идет за катаральной. Максимальная продолжительность этой стадии менее суток, за которой следует разрыв отростка. Клиническая картина катарального воспаления становится ярче, состояние больного резко ухудшается, боль интенсифицируется. Характерные проявления стадии:
- Выраженная локация болевого синдрома. Пациент может точно указать место, где болит.
- Усиление тошноты.
- Увеличение интоксикации организма. Процесс выражается жаром с критической температурой тела (от 39 °C и выше), нарастанием тахикардии (выше 90 ударов за минуту), сильной потливостью и слабостью.
- Диагностирование перитонеальных признаков при пальпировании области живота. Речь идет о спазме мышечной ткани живота, при котором дыхание подвздошной зоны справа отстает.
- Усиление боли при давлении на живот и отпускании ладони.
- Пальпирование утолщенного валообразного образования в животе у худых больных.
Клиническая картина у детей более выражена:
- сильный скачок температуры;
- тошнота с интенсивной рвотой;
- беспокойность, истерика.
Особенности флегмонозной стадии:
- резкая отечность с утолщением и рыхлостью стенок;
- сильное напряжение воспаленного отростка;
- фибринозные наслоения;
- гной в просвете.
Стадии
- Катаральная стадия. Происходит постепенное увеличение отростка с

Процесс воспаления аппендикса имеет несколько стадий утолщением. Появляется тошнота, боли в верхней части живота.
- Гнойная стадия. В просвете и на стенках рудимента начинают появляться гнойные эрозии. У пациента появляются боли справа.
- Флегмонозная стадия. Сильное увеличение и напряжение аппендикса за короткое время. Орган полностью пропитывается гноем, которых охватывает всю полость и стенки. Количество гноя увеличивается за несколько часов. Нарастают боли справа в нижней области живота. На этой стадии требуется срочное оперативное вмешательство.
- Гангренозная стадия. Происходит омертвление тканей червеобразного придатка.
- Конечная стадия — разрыв и перитонит. Происходит полное разрушение стенок рудимента и интоксикация с воспалением брюшины из-за заполнения гноем. Сильно болит весь живот, температура достигает критических отметок (выше 40°С).
Причины
Воспаление червеобразного придатка может развиться под влиянием разных причин. Провоцирующие факторы:
- Наличие гноеродных микроорганизмов в кишечнике.
- Закупорка просвета аппендикса из-за его спазма или инородного тела. Засор органа препятствует оттоку содержимого, что создает благоприятные условия для появления гнойных очагов.
- Закупорка сосудов в органе из-за сдавливания вен.
- Беременность, что объясняется нарушением кровотока в органах брюшины при разрастании матки.
- Патологичная активность иммунных клеток, сконцентрированных в рудименте. Это провоцирует развитие воспаления.
Симптомы
Симптоматике флегмонозного аппендицита свойственно стремительное развитие менее, чем за сутки. Симптомы:
- Интенсивные боли в пупочной области и вверху живота. Иногда болевой

Флегмонозный аппендицит развивается очень быстро, менее, чем за 24 часа синдром охватывает весь живот или локализуется в правом боку. Ощущения усиливается при кашле, перемещении тела, надавливании на живот. Боль может исчезнуть, что характеризует отмирание нервных окончаний и начало гангренозной стадии.
- Сильная тошнота с частыми позывами к рвоте.
- Появление плотного налета на языке.
- Постепенное повышение температуры, мигрени.
- Резкое снижение аппетита.
- Хроническое недомогание, вялость, раздражительность, сменяемая апатией.
- Симптоматика интоксикации организма при перитоните.
Чаще встречается острый флегмонозный аппендицит. Но существует и хроническая форма, которая характеризуется слабой симптоматикой и медленным развитием. Болезненность живота носит тупой, терпимый характер. Жар и тошнота могут не появиться. В редких случаях хроническая форма завершается выздоровлением без вмешательства, что при остром течении невозможно.
Вернуться к оглавлениюДиагностика
- Осмотр пациента, оценка жалоб, определение стадии по симптоматике.
- Пальпация живота. Определение локализации боли. Если ощущения рикошетные, наступила отягощенная стадия и затронута брюшина.
- Лабораторные анализы крови. Обнаруживается скачок уровня лейкоцитов, что свидетельствует о воспалении.
- Лабораторные исследования мочи. При нормальных показателях в пробе возможно присутствие клеток крови или микробов.
- УЗИ. Метод визуализирует увеличение размера придатка слепой кишки. Это может не произойти из-за индивидуального расположения органа на кишке.
- Лапароскопия. Хирургический метод обнаружения аппендицита и оценка состояния органов при воспалении.
- Дифференциация флегмонозного воспаления придатка от внематочной беременности, панкреатита, почечной колики.
Первая помощь
- Вызов скорой помощи.

Первое, что нужно сделать при подозрении на аппендицит – вызвать скорую помощь - Приложить холодную грелку к животу. Горячие компрессы строго запрещены. Это спровоцирует разрыв воспаленного органа.
- Нельзя принимать обезболивающие, слабительные, делать клизмы, есть и пить.
- Обеспечение постельного режима.
Лечение
- Введение физраствора с антибиотиками широкого спектра внутривенно.
- Если риск перфорирования минимален, первого этапа будет достаточно для излечения. В противном случае пациент готовится к аппендэктомии.
- При поступлении пациента с 7-дневными симптомами лечение соответствует требованиями п. 1 этого списка.
- Если симптомы развиваются более недели, риск перфорации и абсцесса высокий. В этом случае усложняется аппендектомия и усиливаются послеоперационные осложнения, поэтому консервативное лечение должно быть сильнее. Применяются антибиотики и хирургическая радиологическая техника, что позволит ускорить отток внутрибрюшного абсцесса.
Вернуться к оглавлениюМедикаментозный метод лечения одобрен не многими врачами. Чаще практикуется срочная аппендэктомия.
Операция
Вылечить флегмонозно-язвенный аппендицит возможно только радикальным методом — проведением операции. Аппендэктомия предполагает полное иссечение воспалившегося органа. От своевременности проведения операции зависит легкость реабилитационного периода и возможность отсутствия последствий. Способы аппендэктомии:
- Открытая аппендэктомия с иссечением больного органа через разрез в стенке брюшины.
- Лапароскопия эффективно применяется на первых стадиях воспаления и при сомнительном диагнозе.
- Транслюминарный метод — новая разработка. Суть: иссечение воспалившегося придатка тонким, гибким инструментом, который вводится через желудок или влагалище.
Молодым пациентам нормального телосложения и массы делается местный наркоз, а тучным людям и детям — общая анестезия. При отсутствии осложнений и при классическом расположении флегмонозного аппендицита аппендэктомия длиться 40 минут.
Вернуться к оглавлениюПосле вмешательства
Особенности послеоперационного периода:
- После типичного хирургического вмешательства разрешено вставать и ходить по истечению нескольких часов. Условия: полное восстановление дыхательной функции, нахождение в сознании, возможность координировать движения после анестезии.
- Осложнения и отягощения анамнеза требуют щадящего режима. Лучше оттянуть момент активизации такого пациента. Разрешено перемещение с бока на бок, движение рук и ног, высаживание с поддержкой.
- Курс ЛФК с дыхательной гимнастикой. Объем и длительность определяется индивидуально.
- Корректная и сбалансированная диета, обеспечивающая стабильную работу кишечника, восстановление организма с запуском регенерационных процессов.
- Бандаж на животе области раны пеленкой или специальным приспособлением.
- Каждодневные перевязки с обработкой раны антисептиками. Дополнительно проводится оценка затягивания разреза. Своевременное выполнение процедур по восстановлению швов при наличии признаков нарушения раны.
- Снятие наружных швов на 7—8 сутки.
- Запрет на тяжелую физработу в течение 90 дней после аппендэктомии.
Диета

В послеоперационный период пациенту назначается специальная диета, которой он должен придерживаться в течение нескольких недель. Принципы лечебного питания:
- дробные приемы пищи — до 6 раз в сутки малыми порциями;
- запрет на жирное, острое, копченое, маринованное, газообразующее;
- увеличение количества съедаемых фруктов и овощей в протертом виде, что позволит нормализовать стул;
- разрешены жидкие бульоны, свежие соки, чаи на травах, супы из овощей, йогурты.
Острая, жирная, твердая еда раздражает ослабленный кишечник, что может вызвать сложности с перевариванием, тошноту со рвотой, болезненностью швов. Перейти на привычное питание после диеты можно после первого самостоятельного опорожнения кишечника. Полное восстановление происходит через 30—40 суток. rentgirl
Вернуться к оглавлениюПрогноз
При выполнении своевременного хирургического вмешательства прогноз благоприятный. Процент смертности:
- при непрободном остром воспалении аппендикса — 0,1%;
- при перфорировании стенок —3%;
- у пожилых пациентов с перфорацией — 15%.
Профилактика
- обогащение диеты сложными углеводами, содержащимися во фруктах, овощах, злаковых, бобовых;
- употребление молочных и кисломолочных продуктов;
- профилактика запоров;
- здоровый образ жизни, умеренная физактивность в течение дня, утренняя гимнастика;
- сведение к минимуму приемы антибиотиков;
- не употреблять семечки с шелухой, ягоды с косточками;
- не использовать подсолнечное масло для повторной жарки.
 Пищеварение
Пищеварение 



 (Уже оценили: 15)
(Уже оценили: 15)


